La blessure à l’aine au hockey peut devenir chronique et être difficile à guérir. Un physiothérapeute peut l’évaluer et préparer un plan de traitement personnalisé pour votre retour au jeu.
Tout au long d’une saison, la blessure à l’aine est plus fréquente au hockey que dans d’autres sports (1, 2). Elle peut représenter jusqu’à 10 % de toutes les blessures au hockey et entraîner des difficultés à patiner (1).
Les blessures à l’aine peuvent se produire jusqu’à cinq fois plus fréquemment en début de saison (2). Elles surviennent surtout chez les personnes qui présentent un manque de force au niveau des adducteurs et des abducteurs de la hanche (1, 3).

Qu’est-ce qu’une blessure à l’aine ?
Blessure musculaire aux adducteurs de la hanche
La blessure à l’aine implique souvent les muscles adducteurs de la hanche, qui s’attachent dans cette région (5). Ces muscles situés à l’intérieur de la cuisse servent à rapprocher la cuisse du corps et à contrôler l’écartement de la jambe. Le muscle long adducteur est celui qui est le plus fréquemment atteint (5).
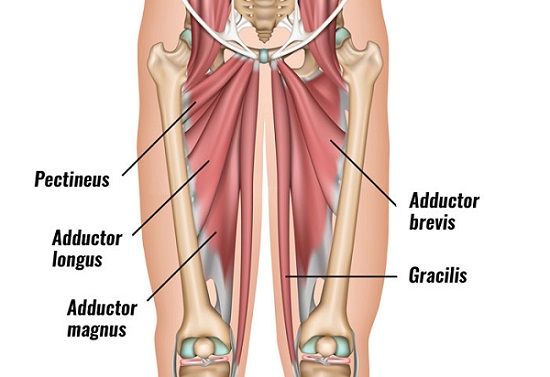
Lorsqu’une poussée de patin est effectuée, les adducteurs de la hanche peuvent être blessés s’ils sont trop étirés. Ils peuvent aussi se contracter de manière inadéquate pour retenir la jambe lors de la poussée ou pour ramener la jambe vers le corps (phase de recouvrement; 1, 3).
Ces blessures présentent différents grades, qui varient selon les signes et symptômes, ainsi que selon le temps de récupération nécessaire avant le retour au jeu (4, 5, 6).
| Grade | Signes et symptômes | Récupération/retour au jeu |
| 1 (léger) | Étirement du muscle avec douleur et sans faiblesse | 1 à 2 semaines |
| 2 (modéré) | Déchirure partielle avec douleur, faiblesse et possibilité d’enflure et ecchymose | 4 à 6 semaines |
| 3 (sévère) | Déchirure complète avec douleur, rétraction du muscle, faiblesse importante, ecchymose et possibilité enflure | 6 à 10 semaines |
L’atteinte musculaire des adducteurs de la hanche peut être identifiée par un examen clinique en physiothérapie (3). Si la blessure est plus sérieuse, une imagerie par résonance magnétique permet d’évaluer la gravité de l’atteinte (3).
Conflit fémoro-acétabulaire
Les joueurs de hockey, surtout les gardiens de but, présentent un taux plus élevé de blessures articulaires à la hanche comparativement à d’autres athlètes (2, 3).
Dans le conflit fémoro-acétabulaire, l’articulation de la hanche ne fonctionne plus de façon optimale. La tête du fémur ne s’emboîte plus parfaitement dans la cavité du bassin (appelée acétabulum; 2, 3, 7).
Certaines modifications de la forme de l’os — dites « cam » ou « pincer » — peuvent apparaître. Ces changements entraînent un frottement anormal dans l’articulation, ce qui peut, à terme, endommager une petite structure essentielle à la stabilité de la hanche : le labrum (2, 3, 7).
Le conflit fémoro-acétabulaire, habituellement plus chronique, peut occasionner (3, 7) :
- une douleur à l’aine en forme de C;
- une diminution de la mobilité de la hanche (flexion et rotation interne);
- une faiblesse musculaire;
- une difficulté à effectuer des squats, à s’accroupir et à patiner.
Pour identifier la présence d’une altération anatomique à la hanche, une radiographie est habituellement réalisée (2). Une imagerie par résonance magnétique permet ensuite de déterminer si des structures non osseuses sont atteintes, comme le labrum acétabulaire (2).
Comment récupérer d’une blessure à l’aine ?
Blessure musculaire aux adducteurs de la hanche
Phase aiguë (1 à 7 jours)
- Éviter les mouvements ou les activités qui provoquent de la douleur à court terme (2).
- Reprendre les activités graduellement si elles ne sont plus douloureuses (2).
- Ne pas effectuer d’étirements lors d’une élongation dans les premières semaines suivant la blessure (8).
- Regagner la mobilité en rotation interne de la hanche (5).

- Effectuer des exercices de renforcement isométriques (statiques) des adducteurs : Ces exercices peuvent inclure des serrements de ballon avec les cuisses et planches latérales (3, 6).

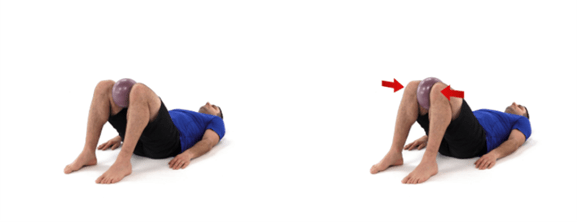
Phase subaiguë (1 à 4 semaines)
- Lorsque la guérison est suffisamment avancée, il est possible d’effectuer des étirements pour améliorer la flexibilité des muscles de l’aine (8).
- Effectuer des exercices de renforcement dynamiques, comme la fente latérale et l’adduction de hanche avec élastique


Phase de retour au jeu (4 semaines à 6 mois)
- Pour améliorer la force musculaire et prévenir les blessures : effectuer les exercices d’adducteurs de la hanche de type Copenhague (6).

- Effectuer des exercices de plyométrie (sauts latéraux et avant, fentes sautées, sprints)

Conflit fémoro-acétabulaire
Pour le conflit fémoro-acétabulaire, il est très important d’adapter les activités afin de ne pas provoquer de douleur (3). L’approche en physiothérapie est généralement priorisée. La mobilité de la hanche est restaurée graduellement et la musculature de la hanche est renforcée à l’aide de divers exercices (3). Le retour au sport est ensuite progressif.
Certaines personnes ayant un conflit fémoro-acétabulaire présentent des limitations persistantes dans leurs activités sportives et quotidiennes. Dans ces cas, une chirurgie peut être nécessaire (2). Le retour au sport après cette intervention se fait habituellement en trois à quatre mois (7).
Comment prévenir une blessure à l’aine
Le risque de blessures aux adducteurs de la hanche diminue lorsque ces muscles sont 80 % aussi forts que les abducteurs de la hanche (1, 2). Il est donc important d’effectuer un renforcement régulier des adducteurs, qui sont souvent les grands oubliés au gym. Les exercices mentionnés ci-haut dans les phases subaiguës et de retour au jeu sont de bonnes options pour renforcer ces muscles.
Il est également primordial de bien s’échauffer avant les séances de hockey. L’échauffement devrait inclure des étirements dynamiques et des mouvements spécifiques au hockey, comme les squats et les fentes (7).
Conclusion
Pour une blessure à l’aine qui ne récupère pas en une semaine en diminuant les activités provoquant de la douleur, il est recommandé de consulter un professionnel de la santé. Un physiothérapeute peut évaluer la blessure et mettre en place un plan de traitement personnalisé pour reprendre vos activités adéquatement.
Références
Rodriguez, R. (2020). Measuring the hip adductor to abductor strength ratio in ice hockey and soccer players: A critically appraised topic. Journal of Sport Rehabilitation, 29(1), 116-121.
Mosenthal, W., Kim, M., Holzshu, R., Hanypsiak, B., & Athiviraham, A. (2017). Common ice hockey injuries and treatment: a current concepts review. Current sports medicine reports, 16(5), 357-362.
Kuhn, A. W., Noonan, B. C., Kelly, B. T., Larson, C. M., & Bedi, A. (2016). The hip in ice hockey: a current concepts review. Arthroscopy: The Journal of Arthroscopic & Related Surgery, 32(9), 1928-1938.
Chan, O., Del Buono, A., Best, T. M., & Maffulli, N. (2012). Acute muscle strain injuries: a proposed new classification system. Knee Surgery, Sports Traumatology, Arthroscopy, 20(11), 2356-2362.
Farrell, S. G., Hatem, M., & Bharam, S. (2023). Acute adductor muscle injury: a systematic review on diagnostic imaging, treatment, and prevention. The American Journal of Sports Medicine, 51(13), 3591-3603.
Thorborg, K. (2023). Current clinical concepts: Exercise and load management of adductor strains, Adductor ruptures, and long-standing adductor-related Groin Pain. Journal of athletic training, 58(7-8), 589-601.
LaPrade, R. F., Surowiec, R. K., Sochanska, A. N., Hentkowski, B. S., Martin, B. M., Engebretsen, L., & Wijdicks, C. A. (2014). Epidemiology, identification, treatment and return to play of musculoskeletal-based ice hockey injuries. British journal of sports medicine, 48(1), 4-10.
Physiopedia. Groin strain. Physiopedia. www.physio-pedia.com/Groin_Strain

